Аритмия и инсульт
|
Автор
|
Опубликовано: 2000 дней назад (28 октября 2018)
Редактировалось: 1 раз — 28 октября 2018
|
0 Голосов: 0 |
Аритмия и инсульт
Такие болезни, как аритмия и инсульт часто связаны друг с другом. При отсутствии лечения мерцательная аритмия может привести к развитию одного из самых тяжелых видов поражение мозга — инсульт кардиоэмболического типа. В половине случаев приступы аритмии проходят бессимптомно, поэтому если пациент находится в группе риска, нужно отнестись особенно внимательно к здоровью.
Где связь инсульта и аритмии?
Сердце ритмично сокращается, обеспечивая нормальное снабжение кровью внутренних органов. При сбоях ритма развивается аритмия. Чаще всего в медицинской практике встречается мерцательная аритмия. 5% населения планеты страдают от этой болезни. Возникающий в предсердиях импульс приводит к сокращению мышечных волокон. Если импульс прорвался к желудочку, сбивается периодичность сокращений, уменьшается объем крови за один выброс в большой круг кровообращения. Эта неравномерность ритма способствует тромбообразованию в камерах сердца из-за нарушения прямолинейного тока крови. В левом предсердии образуются эмболы и разносятся кровотоком по сосудам тела. Это вызывает развитие инсульта кардиоэмболического типа.
Тромбы попадают в средние и малые сосуды, и чаще всего застряют в сосудах, снабжающих кровью головной мозг. Могут пострадать и артерии конечностей, селезенки или почек. Каждый пятый инсульт возникает при мерцательной аритмии. Летальный исход в этом случае происходит чаще, чем при инсультах других типов. После инсульта человек чаще всего остается инвалидом, возможно повторение болезни. Для восстановления больных тратится в 1,5—3 раза больше времени и средств. Риск гибели пациента увеличивается в 2 раза.
Как лечится мерцательная аритмия?
В половине случаев приступы протекают без проявлений каких-либо симптомов. Если приступ длится 2 суток и более, резко возрастает риск тромбообразования. Треть бессимптомных приступов имеет продолжительность более 48-ми часов. Полностью эта болезнь не лечится. Стратегия лечения разделяется на 2 типа. Первая направлена на нормализацию и выравнивание синусового ритма. При второй стратегии частоту сердцебиения урежают, то есть мерцательный тип аритмии сохраняется, но из-за снижения интенсивности пациент не чувствует ее проявления. Какой путь выбрать, решает врач.
Устранение симптомов происходит при помощи медикаментов или катетерной абляции — хирургической операции. Лекарства эффективны в половине случаев, операция помогает в 75%.
Как предотвратить развитие инсульта?
Если диагностируется мерцательная аритмия, доктор выписывает препараты для профилактики тромбообразования и инсульта. В 95% случаев пациент принимает препараты подобного типа («Аспирин», «Кардиомагнил» и т. п.). Выбор препарата должен делать врач. Это предостережение не случайно, так как при постоянном приеме или неправильно подобранной дозировке организм постепенно привыкает к медикаменту, и свертываемость крови падает. Поэтому необходим постоянный контроль этого показателя. Не стоит отказываться от анализа крови, назначенного лечащим врачом. На рынке недавно фармацевтики появились лекарства без побочного эффекта, но они несколько дороже привычных препаратов.
Как распознать приступ аритмии и инсульта?
Ишемический инсульт
Пациента просят улыбнуться. Если улыбка кривая, вероятность инсульта велика.
У человека несвязная речь, «каша во рту».
Больной должен поднять обе руки. Если одна рука окажется ниже другой, возможность инсульта не исключена.
Каждый из этих признаков не является 100% доказательством, что у пациента развился ишемический инсульт. Человек может быть пьян, поэтому несвязно говорит. У него может быть травма суставов или рук, и поэтому он не может поднять конечности на один уровень. Подтвердить диагноз может только врач «Скорой помощи».
Мерцательная аритмия
Пульс беспорядочен, отсутствует закономерность сокращений. Сердце не замирает, ритм не выпадает, как это бывает при других видах аритмии. Лучше всего определять на лучевой артерии (у основания большого пальца на внутренней стороне запястья человека).
Если приступ длится дольше 3-х часов даже после приема лекарств, нужно вызвать врача.
Желательно предоставить врачу скорой 2—3 последних кардиограммы.
Вернуться к оглавлению
Первая помощь и лечение болезни
В зависимости от состояния человека, врач выбирает один из видов лечения:
Прием медицинских препаратов, нормализующих ритм сердца.
Оперативное вмешательство — абляция, направленная на прерывание блуждающего электрического импульса, который попадает в предсердия и является причиной развития патологии. Медики применяют на практике эндоскопический, радиочастотный, холодовый или тепловой вид абляции, в зависимости от конкретного клинического случая.
Основная задача врачей при лечении приступа мерцательной аритмии — предотвратить инсульт. В редких случаях для устранения рекомендуется иногда врач применяет тромболиз — процедура, направленная на растворение тромба при помощи медикаментов. Важно не упустить время и проводить манипуляцию как можно ближе к тромбу. Если аритмия выявлена, принимать разжижающие кровь препараты пациенту придется всю оставшуюся жизнь.
Мерцательная аритмия и геморрагический инсульт: риски при гипертонии
Заболевания сердечно-сосудистой системы стоят на первом месте среди причин смертности населения земного шара.
Стремительно меняющийся образ жизни 90% населения Земли — недостаточная подвижность, неправильное питание (увлечение фастфудом, чрезмерное употребление сахара и трансжиров), а также постоянные стрессы и плохая экология способствуют распространению гипертонии, мерцательной аритмии, инсультов у мужчин и женщин, начиная c 40-летнего возраста.
По статистике к 50 годам более 50% всех жителей планеты страдают той или иной формой нарушения деятельности сердца или сосудов, а к 65 годам этот показатель достигает 65-70%. Гипертония лидирует среди этих нарушений. Гипертония считается основным фактором развития других опасных заболеваний: инсульта, инфаркта и мерцательной аритмии.
Гипертония и атеросклеротическое поражение стенок сосудов
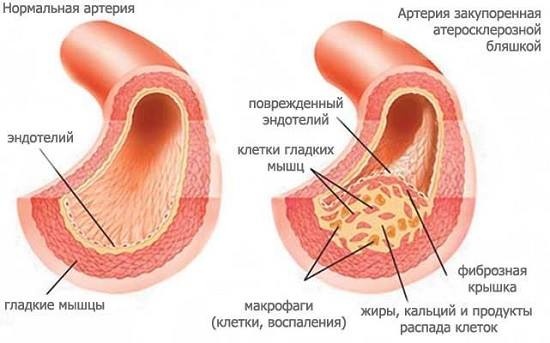
Гипертония — это хроническое повышение артериального давления до показателей 140/90 мм рт.ст и более, вызванное различными внутренними и внешними факторами. Основным таким фактором является естественное старение сосудов, стенки которых теряют эластичность. Другой важный фактор — повышение уровня сахара в крови, который ведет к появлению микротрещин на внутренней стенке сосуда.
Микроскопические трещины «залепляются» холестерином — это естественный процесс починки сосудов. Однако повышенный уровень холестерина приводит к чрезмерному его отложению в атеросклеротических бляшек, состоящих из солей кальция, холестерина и фибрина. Этот процесс, в свою очередь, вызывает деформацию и сужение просвета сосудов, что осложняет работу сердца.
Атеросклеротическая бляшка на стенке сосуда
Внешние факторы, усугубляющие гипертонию и атеросклеротический процесс, включают сахарный диабет, лишний вес, которые обычно являются следствием неправильного питания.
Немаловажную роль играет курение, злоупотребление алкоголем, наследственная предрасположенность к сосудистым заболеваниям.
Чем опасна гипертония и атеросклеротическая блокада сосудов?
Основная опасность атеросклеротического процесса — его бессимптомное протекание до тех пор, пока не возникнут серьезные патологии, вызванные недостаточным поступлением кислорода в сердце из-за сужения просвета коронарных артерий. При физических нагрузках и стрессах атеросклероз дает о себе знать в виде боли в груди, тогда как гипертония проявляется в ряде соматических расстройств (головные боли, звон в ушах, покраснение лица, головокружения).
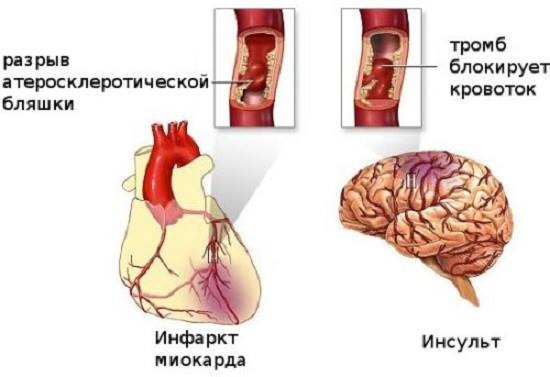
Результаты разрыва атеросклеротической бляшки и отрыва тромба
Долговременное нарушение кровоснабжения сердца приводит к сбоям в его работе, с последующим инфарктом миокарда, при котором кровоснабжающий сердце сосуд, блокируется, и из-за наступившего кислородного голодания сердечная мышца получает серьезные поражения. Даже при благоприятном сердечно-сосудистом исходе после инфаркта наблюдаются серьезные последствия в работе сердца, требующие постоянного контроля в течение оставшейся жизни.
Инфаркт миокарда и нарушения проводимости сердца и ритма
В результате инфаркта часть сердечной мышцы перестает выполнять свою функцию: мышечная ткань некротизируется и замещается соединительной тканью — так называемым «рубцом».
Если этот процесс затронул проводящую систему сердца — т.е. участок, проходящий от синусового узла (главного водителя ритма) через атриовентрикулярный узел к желудочкам — то это приводит к нарушению проводимости и генерации импульса.
Среди нарушений проводимости различают дисфункцию синусового узла, внутрисердные блокады, возникновение дополнительных очагов в миокарде, вырабатывающих электрические импульсы вне синусового узла, изменение частоты сердцебиения.
Хаотическая электрическая активность предсердий носит название мерцательная аритмия, или фибрилляция предсердий, при которой предсердия независимо от главного водителя ритма начинают самостоятельно генерировать импульсы с частотой 350-700 в минуту.
Мерцательная аритмия и инсульт: в чем состоит связь между заболеваниями?
Фибрилляция предсердий, приводящая к неэффективному сокращению желудочков, является причиной возникновения застоев крови в сердце. В результате хаотических мышечный сокращений предсердий желудочки сердца не успевают наполняться кровью, приводя к недостаточному кровоснабжению органов и тканей, а также повышая риск образования тромбов из-за застоя крови.
При неблагоприятном стечении обстоятельств тромбы из желудочков могут попадать в кровоток и вызывать закупорку сосудов, прежде всего, головного мозга и легких, вызывая ишемию и инсульт.
Любые нарушения гемодинамики и функциональности сердца и сосудов повышают риск развития серьезных патологий. Наличие диагностированной гипертоний и мерцательной аритмии выводит для пациента на первый план риск инсульта.
При диагностированной гипертонии и мерцательной аритмии назначается терапия, направленная на профилактику тромбоэмболий и инсульта. С этой целью показан прием антикоагулянтов (АК), угнетающих активность свертывающей системы крови, предотвращающих образование тромбов и ишемического инсульта.
Традиционные препараты старого поколения, назначающиеся при МА для профилактики тромбоэмболий и инсультов:
Гирудин, Гепарин, Дипиридамол, Тиклопидин, Клопидогрел;
Варфарин, Фенилин, Интегрилин;
Аспирин, Кардиомагнил.
Для профилактики инсульта в рамках лечения мерцательной аритмии используют антикоагулянты прямого и непрямого действия, а также другие препараты, вызывающие подавление агрегации тромбоцитов.
Мерцательная аритмия и геморрагический инсульт: основная сложность в лечении МА
При профилактике ТЭО и инсультов с помощью традиционных антикоагулянтов, которые показывают себя достаточно эффективно в снижении свертываемости крови, возникает серьезный побочный эффект — повышается риск внутренних кровотечений, одной из разновидностей которого является геморрагический инсульт.
Это становится серьезным ограничением в приеме АК для пациентов, имеющих предрасположенность к внутричерепному кровоизлиянию в результате разрыва сосуда головного мозга (геморрагический инсульт).
Пациенты пожилого возраста, принимающие антикоагулянты, а также лица с гипертонией 2 и 3 степени в первую очередь относятся к группе риска внутричерепного кровоизлияния (геморрагического инсульта) из-за повышенной хрупкости сосудов.
При инфарктах миокарда, тромбоэмболических инсультах, тромбофлебитах, атеросклерозе коронарных артерий, митральных пороках сердца, а также мерцательной аритмии и гипертонии 2-3 стадии прием антикоагулянтов для таких пациентов в традиционной медицинской практике существенно ограничивается в виду высокого риска геморрагического инсульта. Геморрагический инсульт в сочетании с гипертонией и мерцательной аритмией, согласно исследованиям, является неблагоприятным фактором, который может вызывать:
повышенный риск фатального исхода и инвалидизации — до 85%;
серьезные нарушения мозговой деятельности, делающие невозможным совершение привычных действий (например, глотание, речь);
увеличение общего времени госпитализации на 20%.
Для контроля приема антикоагулянтов пациенты с мерцательной аритмией и предрасположенностью к геморрагическим нарушениям и инсульту вынуждены постоянно контролировать показатели уровня МНО (протромбинового времени) для оценки внешнего пути свертывания крови и эффективности лечения антикоагулянтами (прежде всего, варфарином).
Определение МНО возможно в лабораторных условиях с помощью цитрата натрия, связывающего кальций во взятом образце крови.
В домашних условиях доступен экспресс-метод контроля протромбинового времени с помощью специальных устройств — Коагучека Роше (Roche Coaguchek S) или Гемосенса МНО (HemoSense INRatio).
С их помощью возможна эффективная коррекция дозы антикоагулянтов в соответствии с другими факторами гемодинамики. Самостоятельный контроль уровня протромбинового времени пациентами под наблюдением врача показывает высокую эффективность в снижении риска геморрагического инсульта.
Есть ли решение проблемы приема АК для пациентов с мерцательной аритмией и предрасположенностью к геморрагическому инсульту?
Сегодня проблема антикоагулянтной терапии у пациентов с гипертонией и предрасположенность к геморрагическому инсульту активно изучается. Проводятся сравнительные исследования эффективности приема традиционных ингибиторов тромбина и антитромбоцитарных средств (Варфарин, Гепарин, Аспирин), а также новых препаратов — пероральных прямых ингибиторов тромбина и фактора Ха. К прямым ингибиторам тромбина последнего поколения относятся:
Дабигатран;
Клопидогрел;
Ривароксабан;
Апиксабан;
Эдоксабан;
Бетриксабан.
Согласно исследованиям, новый препарат Дабигатран не уступает в антитромбоцитарном эффекте Варфарину, но показывает себя более эффективным в профилактике инсульта и системных эмболий. Положительную оценку в снижении риска геморрагического инсульта при мерцательной аритмии получил препарат Апиксабан, который также эффективен при антикоагуляции в послеоперационный период.
Заключение
Каждый человек, в семейном анамнезе которого были случаи заболеваний сердечно-сосудистой системы, должен внимательно следить за своим здоровьем.
Развитие гипертонии с последующими осложнениями часто проходит незаметно, т.к. большинство современных людей связывают ухудшение своего самочувствия и повышение давления со стрессами на работе и в личной жизни, экологией.
При наличии факторов риска развития атеросклеротических процессов — избыточная масса тела, неправильный рацион с избытком жиров и сахара, курение, злоупотребление алкоголем, стрессы — очень важно регулярно проходить обследования для определения риска сердечно-сосудистых заболеваний:
Лучшей профилактикой гипертонии и сердечно-сосудистых заболеваний является контроль веса и рациона (нормализация количества соли и сахара, жиров и мучных изделий), а также умеренные физические нагрузки.
Такие болезни, как аритмия и инсульт часто связаны друг с другом. При отсутствии лечения мерцательная аритмия может привести к развитию одного из самых тяжелых видов поражение мозга — инсульт кардиоэмболического типа. В половине случаев приступы аритмии проходят бессимптомно, поэтому если пациент находится в группе риска, нужно отнестись особенно внимательно к здоровью.
Где связь инсульта и аритмии?
Сердце ритмично сокращается, обеспечивая нормальное снабжение кровью внутренних органов. При сбоях ритма развивается аритмия. Чаще всего в медицинской практике встречается мерцательная аритмия. 5% населения планеты страдают от этой болезни. Возникающий в предсердиях импульс приводит к сокращению мышечных волокон. Если импульс прорвался к желудочку, сбивается периодичность сокращений, уменьшается объем крови за один выброс в большой круг кровообращения. Эта неравномерность ритма способствует тромбообразованию в камерах сердца из-за нарушения прямолинейного тока крови. В левом предсердии образуются эмболы и разносятся кровотоком по сосудам тела. Это вызывает развитие инсульта кардиоэмболического типа.
Тромбы попадают в средние и малые сосуды, и чаще всего застряют в сосудах, снабжающих кровью головной мозг. Могут пострадать и артерии конечностей, селезенки или почек. Каждый пятый инсульт возникает при мерцательной аритмии. Летальный исход в этом случае происходит чаще, чем при инсультах других типов. После инсульта человек чаще всего остается инвалидом, возможно повторение болезни. Для восстановления больных тратится в 1,5—3 раза больше времени и средств. Риск гибели пациента увеличивается в 2 раза.
Как лечится мерцательная аритмия?
В половине случаев приступы протекают без проявлений каких-либо симптомов. Если приступ длится 2 суток и более, резко возрастает риск тромбообразования. Треть бессимптомных приступов имеет продолжительность более 48-ми часов. Полностью эта болезнь не лечится. Стратегия лечения разделяется на 2 типа. Первая направлена на нормализацию и выравнивание синусового ритма. При второй стратегии частоту сердцебиения урежают, то есть мерцательный тип аритмии сохраняется, но из-за снижения интенсивности пациент не чувствует ее проявления. Какой путь выбрать, решает врач.
Устранение симптомов происходит при помощи медикаментов или катетерной абляции — хирургической операции. Лекарства эффективны в половине случаев, операция помогает в 75%.
Как предотвратить развитие инсульта?
Если диагностируется мерцательная аритмия, доктор выписывает препараты для профилактики тромбообразования и инсульта. В 95% случаев пациент принимает препараты подобного типа («Аспирин», «Кардиомагнил» и т. п.). Выбор препарата должен делать врач. Это предостережение не случайно, так как при постоянном приеме или неправильно подобранной дозировке организм постепенно привыкает к медикаменту, и свертываемость крови падает. Поэтому необходим постоянный контроль этого показателя. Не стоит отказываться от анализа крови, назначенного лечащим врачом. На рынке недавно фармацевтики появились лекарства без побочного эффекта, но они несколько дороже привычных препаратов.
Как распознать приступ аритмии и инсульта?
Ишемический инсульт
Пациента просят улыбнуться. Если улыбка кривая, вероятность инсульта велика.
У человека несвязная речь, «каша во рту».
Больной должен поднять обе руки. Если одна рука окажется ниже другой, возможность инсульта не исключена.
Каждый из этих признаков не является 100% доказательством, что у пациента развился ишемический инсульт. Человек может быть пьян, поэтому несвязно говорит. У него может быть травма суставов или рук, и поэтому он не может поднять конечности на один уровень. Подтвердить диагноз может только врач «Скорой помощи».
Мерцательная аритмия
Пульс беспорядочен, отсутствует закономерность сокращений. Сердце не замирает, ритм не выпадает, как это бывает при других видах аритмии. Лучше всего определять на лучевой артерии (у основания большого пальца на внутренней стороне запястья человека).
Если приступ длится дольше 3-х часов даже после приема лекарств, нужно вызвать врача.
Желательно предоставить врачу скорой 2—3 последних кардиограммы.
Вернуться к оглавлению
Первая помощь и лечение болезни
В зависимости от состояния человека, врач выбирает один из видов лечения:
Прием медицинских препаратов, нормализующих ритм сердца.
Оперативное вмешательство — абляция, направленная на прерывание блуждающего электрического импульса, который попадает в предсердия и является причиной развития патологии. Медики применяют на практике эндоскопический, радиочастотный, холодовый или тепловой вид абляции, в зависимости от конкретного клинического случая.
Основная задача врачей при лечении приступа мерцательной аритмии — предотвратить инсульт. В редких случаях для устранения рекомендуется иногда врач применяет тромболиз — процедура, направленная на растворение тромба при помощи медикаментов. Важно не упустить время и проводить манипуляцию как можно ближе к тромбу. Если аритмия выявлена, принимать разжижающие кровь препараты пациенту придется всю оставшуюся жизнь.
Мерцательная аритмия и геморрагический инсульт: риски при гипертонии
Заболевания сердечно-сосудистой системы стоят на первом месте среди причин смертности населения земного шара.
Стремительно меняющийся образ жизни 90% населения Земли — недостаточная подвижность, неправильное питание (увлечение фастфудом, чрезмерное употребление сахара и трансжиров), а также постоянные стрессы и плохая экология способствуют распространению гипертонии, мерцательной аритмии, инсультов у мужчин и женщин, начиная c 40-летнего возраста.
По статистике к 50 годам более 50% всех жителей планеты страдают той или иной формой нарушения деятельности сердца или сосудов, а к 65 годам этот показатель достигает 65-70%. Гипертония лидирует среди этих нарушений. Гипертония считается основным фактором развития других опасных заболеваний: инсульта, инфаркта и мерцательной аритмии.
Гипертония и атеросклеротическое поражение стенок сосудов
Гипертония — это хроническое повышение артериального давления до показателей 140/90 мм рт.ст и более, вызванное различными внутренними и внешними факторами. Основным таким фактором является естественное старение сосудов, стенки которых теряют эластичность. Другой важный фактор — повышение уровня сахара в крови, который ведет к появлению микротрещин на внутренней стенке сосуда.
Микроскопические трещины «залепляются» холестерином — это естественный процесс починки сосудов. Однако повышенный уровень холестерина приводит к чрезмерному его отложению в атеросклеротических бляшек, состоящих из солей кальция, холестерина и фибрина. Этот процесс, в свою очередь, вызывает деформацию и сужение просвета сосудов, что осложняет работу сердца.
Атеросклеротическая бляшка на стенке сосуда
Внешние факторы, усугубляющие гипертонию и атеросклеротический процесс, включают сахарный диабет, лишний вес, которые обычно являются следствием неправильного питания.
Немаловажную роль играет курение, злоупотребление алкоголем, наследственная предрасположенность к сосудистым заболеваниям.
Чем опасна гипертония и атеросклеротическая блокада сосудов?
Основная опасность атеросклеротического процесса — его бессимптомное протекание до тех пор, пока не возникнут серьезные патологии, вызванные недостаточным поступлением кислорода в сердце из-за сужения просвета коронарных артерий. При физических нагрузках и стрессах атеросклероз дает о себе знать в виде боли в груди, тогда как гипертония проявляется в ряде соматических расстройств (головные боли, звон в ушах, покраснение лица, головокружения).
Результаты разрыва атеросклеротической бляшки и отрыва тромба
Долговременное нарушение кровоснабжения сердца приводит к сбоям в его работе, с последующим инфарктом миокарда, при котором кровоснабжающий сердце сосуд, блокируется, и из-за наступившего кислородного голодания сердечная мышца получает серьезные поражения. Даже при благоприятном сердечно-сосудистом исходе после инфаркта наблюдаются серьезные последствия в работе сердца, требующие постоянного контроля в течение оставшейся жизни.
Инфаркт миокарда и нарушения проводимости сердца и ритма
В результате инфаркта часть сердечной мышцы перестает выполнять свою функцию: мышечная ткань некротизируется и замещается соединительной тканью — так называемым «рубцом».
Если этот процесс затронул проводящую систему сердца — т.е. участок, проходящий от синусового узла (главного водителя ритма) через атриовентрикулярный узел к желудочкам — то это приводит к нарушению проводимости и генерации импульса.
Среди нарушений проводимости различают дисфункцию синусового узла, внутрисердные блокады, возникновение дополнительных очагов в миокарде, вырабатывающих электрические импульсы вне синусового узла, изменение частоты сердцебиения.
Хаотическая электрическая активность предсердий носит название мерцательная аритмия, или фибрилляция предсердий, при которой предсердия независимо от главного водителя ритма начинают самостоятельно генерировать импульсы с частотой 350-700 в минуту.
Мерцательная аритмия и инсульт: в чем состоит связь между заболеваниями?
Фибрилляция предсердий, приводящая к неэффективному сокращению желудочков, является причиной возникновения застоев крови в сердце. В результате хаотических мышечный сокращений предсердий желудочки сердца не успевают наполняться кровью, приводя к недостаточному кровоснабжению органов и тканей, а также повышая риск образования тромбов из-за застоя крови.
При неблагоприятном стечении обстоятельств тромбы из желудочков могут попадать в кровоток и вызывать закупорку сосудов, прежде всего, головного мозга и легких, вызывая ишемию и инсульт.
Любые нарушения гемодинамики и функциональности сердца и сосудов повышают риск развития серьезных патологий. Наличие диагностированной гипертоний и мерцательной аритмии выводит для пациента на первый план риск инсульта.
При диагностированной гипертонии и мерцательной аритмии назначается терапия, направленная на профилактику тромбоэмболий и инсульта. С этой целью показан прием антикоагулянтов (АК), угнетающих активность свертывающей системы крови, предотвращающих образование тромбов и ишемического инсульта.
Традиционные препараты старого поколения, назначающиеся при МА для профилактики тромбоэмболий и инсультов:
Гирудин, Гепарин, Дипиридамол, Тиклопидин, Клопидогрел;
Варфарин, Фенилин, Интегрилин;
Аспирин, Кардиомагнил.
Для профилактики инсульта в рамках лечения мерцательной аритмии используют антикоагулянты прямого и непрямого действия, а также другие препараты, вызывающие подавление агрегации тромбоцитов.
Мерцательная аритмия и геморрагический инсульт: основная сложность в лечении МА
При профилактике ТЭО и инсультов с помощью традиционных антикоагулянтов, которые показывают себя достаточно эффективно в снижении свертываемости крови, возникает серьезный побочный эффект — повышается риск внутренних кровотечений, одной из разновидностей которого является геморрагический инсульт.
Это становится серьезным ограничением в приеме АК для пациентов, имеющих предрасположенность к внутричерепному кровоизлиянию в результате разрыва сосуда головного мозга (геморрагический инсульт).
Пациенты пожилого возраста, принимающие антикоагулянты, а также лица с гипертонией 2 и 3 степени в первую очередь относятся к группе риска внутричерепного кровоизлияния (геморрагического инсульта) из-за повышенной хрупкости сосудов.
При инфарктах миокарда, тромбоэмболических инсультах, тромбофлебитах, атеросклерозе коронарных артерий, митральных пороках сердца, а также мерцательной аритмии и гипертонии 2-3 стадии прием антикоагулянтов для таких пациентов в традиционной медицинской практике существенно ограничивается в виду высокого риска геморрагического инсульта. Геморрагический инсульт в сочетании с гипертонией и мерцательной аритмией, согласно исследованиям, является неблагоприятным фактором, который может вызывать:
повышенный риск фатального исхода и инвалидизации — до 85%;
серьезные нарушения мозговой деятельности, делающие невозможным совершение привычных действий (например, глотание, речь);
увеличение общего времени госпитализации на 20%.
Для контроля приема антикоагулянтов пациенты с мерцательной аритмией и предрасположенностью к геморрагическим нарушениям и инсульту вынуждены постоянно контролировать показатели уровня МНО (протромбинового времени) для оценки внешнего пути свертывания крови и эффективности лечения антикоагулянтами (прежде всего, варфарином).
Определение МНО возможно в лабораторных условиях с помощью цитрата натрия, связывающего кальций во взятом образце крови.
В домашних условиях доступен экспресс-метод контроля протромбинового времени с помощью специальных устройств — Коагучека Роше (Roche Coaguchek S) или Гемосенса МНО (HemoSense INRatio).
С их помощью возможна эффективная коррекция дозы антикоагулянтов в соответствии с другими факторами гемодинамики. Самостоятельный контроль уровня протромбинового времени пациентами под наблюдением врача показывает высокую эффективность в снижении риска геморрагического инсульта.
Есть ли решение проблемы приема АК для пациентов с мерцательной аритмией и предрасположенностью к геморрагическому инсульту?
Сегодня проблема антикоагулянтной терапии у пациентов с гипертонией и предрасположенность к геморрагическому инсульту активно изучается. Проводятся сравнительные исследования эффективности приема традиционных ингибиторов тромбина и антитромбоцитарных средств (Варфарин, Гепарин, Аспирин), а также новых препаратов — пероральных прямых ингибиторов тромбина и фактора Ха. К прямым ингибиторам тромбина последнего поколения относятся:
Дабигатран;
Клопидогрел;
Ривароксабан;
Апиксабан;
Эдоксабан;
Бетриксабан.
Согласно исследованиям, новый препарат Дабигатран не уступает в антитромбоцитарном эффекте Варфарину, но показывает себя более эффективным в профилактике инсульта и системных эмболий. Положительную оценку в снижении риска геморрагического инсульта при мерцательной аритмии получил препарат Апиксабан, который также эффективен при антикоагуляции в послеоперационный период.
Заключение
Каждый человек, в семейном анамнезе которого были случаи заболеваний сердечно-сосудистой системы, должен внимательно следить за своим здоровьем.
Развитие гипертонии с последующими осложнениями часто проходит незаметно, т.к. большинство современных людей связывают ухудшение своего самочувствия и повышение давления со стрессами на работе и в личной жизни, экологией.
При наличии факторов риска развития атеросклеротических процессов — избыточная масса тела, неправильный рацион с избытком жиров и сахара, курение, злоупотребление алкоголем, стрессы — очень важно регулярно проходить обследования для определения риска сердечно-сосудистых заболеваний:
Лучшей профилактикой гипертонии и сердечно-сосудистых заболеваний является контроль веса и рациона (нормализация количества соли и сахара, жиров и мучных изделий), а также умеренные физические нагрузки.
Комментарии (0)
Нет комментариев. Ваш будет первым!
Поиск
Кто онлайн?
Важные материалы
Спонсоры сайта
Благодарим за спонсорскую помощь компанию Металл ДК. В сети металлобаз Металл ДК вы всегда сможете купить арматуру в Москве здесь: https://metall-dk.ru/catalog/armatura/ по низкой цене с доставкой в розницу и оптом. Низкие цены и великолепное качество металлопроката.