Острый панкреатит – это воспалительный процесс поражающий поджелудочную железу, с возможным дальнейшим формированием участков некроза тканей самой железы. Острый панкреатит встречается во всех возрастных группах, преимущественно развивается у мужчин.
Причины заболевания.
Часто болезнь развивается после злоупотребления алкоголем или острой и жирной пищей. Обычно это происходит после большого праздничного застолья. Острый панкреатит может возникнуть как результат травмы в области живота. При панкреатите, активируются ферменты ПЖ, которые участвуют в процессах усвоения пищи. В результате чего развивается аутолиз – процесс самопереваривание тканей поджелудочной железы. В тяжелых случаях развивается некроз тканей ПЖ. Продукты распада тканей попадают в кровь, вызывая общую интоксикацию организма. О других причинах панкреатита можно прочесть на сайте www.medicalok.ru.
Симптомы и клинические проявления панкреатита. Диагностика.
К признакам острого панкреатита относятся:
- острая, нестерпимая боль;
- тошнота и рвота;
- возможно повышение температуры.
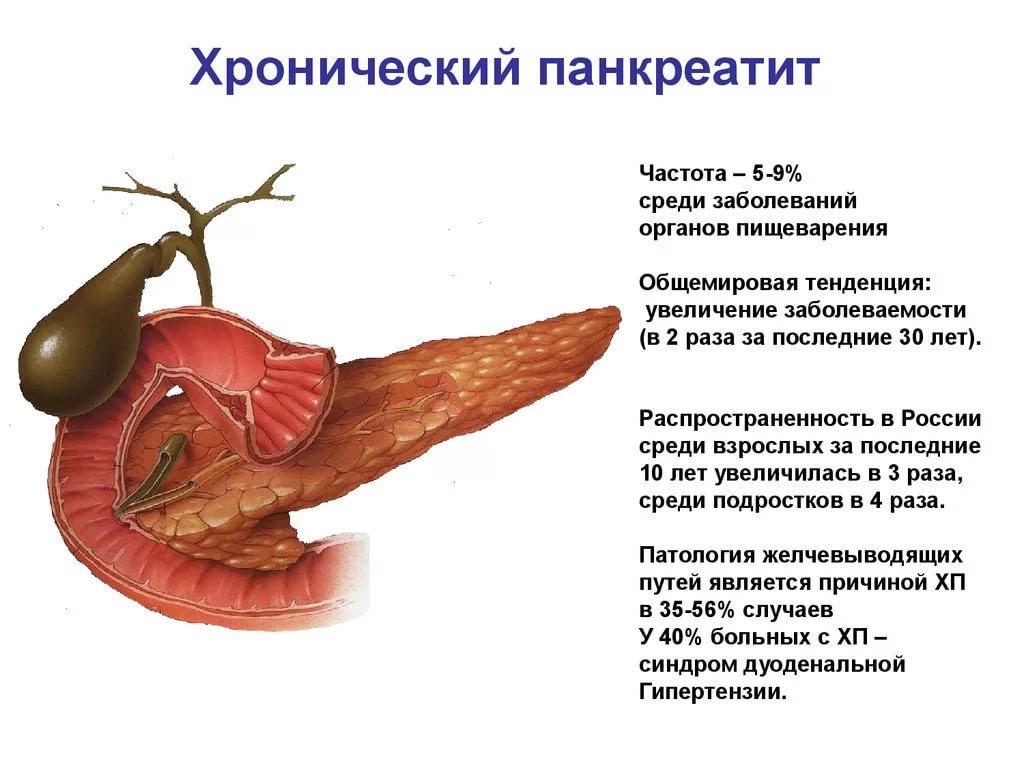 Боль, как правило, локализуется в левом подреберье и (или) в эпигастрии. Боль имеет интенсивный характер и может усиливаться при дыхании и изменении положения тела. Часто она может иметь опоясывающий характер (отдавать в спину). Многократная неукротимая рвота не приносит больному облегчения. Она связана с недостатком ферментов, необходимых для переваривания пищи. По этой же причине может развиваться диарея, и отсутствовать аппетит. Повышение температуры, как правило, развивается при формировании гнойного очага в тканях железы. В этом случае общая интоксикация нарастает. Интоксикация организма, вызванная выходом в кровь ферментов и продуктов распада тканей ПЖ, сказывается на работе всех органов. Диагностика острого панкреатита не представляет каких-либо трудностей, т.к. данное заболевание имеет ярко выраженную клиническую картину. В общей анализе мочи непосредственно сразу после развития заболевания можно обнаружить большое количество амилазы. В крови, кроме большого количества амилазы, обнаруживаются признаки развития воспалительного процесса: увеличивается СОЭ, отмечается лейкоцитоз. Также с диагностической целью проводят ультразвуковое исследование поджелудочной железы, с помощью которого можно выявить вовлечение в воспалительный процесс желчевыводящих путей. Для оценки тяжести процесса применяют компьютерную томографию.
Боль, как правило, локализуется в левом подреберье и (или) в эпигастрии. Боль имеет интенсивный характер и может усиливаться при дыхании и изменении положения тела. Часто она может иметь опоясывающий характер (отдавать в спину). Многократная неукротимая рвота не приносит больному облегчения. Она связана с недостатком ферментов, необходимых для переваривания пищи. По этой же причине может развиваться диарея, и отсутствовать аппетит. Повышение температуры, как правило, развивается при формировании гнойного очага в тканях железы. В этом случае общая интоксикация нарастает. Интоксикация организма, вызванная выходом в кровь ферментов и продуктов распада тканей ПЖ, сказывается на работе всех органов. Диагностика острого панкреатита не представляет каких-либо трудностей, т.к. данное заболевание имеет ярко выраженную клиническую картину. В общей анализе мочи непосредственно сразу после развития заболевания можно обнаружить большое количество амилазы. В крови, кроме большого количества амилазы, обнаруживаются признаки развития воспалительного процесса: увеличивается СОЭ, отмечается лейкоцитоз. Также с диагностической целью проводят ультразвуковое исследование поджелудочной железы, с помощью которого можно выявить вовлечение в воспалительный процесс желчевыводящих путей. Для оценки тяжести процесса применяют компьютерную томографию.
Лечение панкреатита.
Прежде всего, пациенты с острым панкреатитом нуждаются в госпитализации. Им назначают болеутоляющие и спазмолитические средства для купирования болевого приступа. Также назначают инфузии растворов для нормализации водно-электролитного баланса. Для снижения выработки ферментов ПЖ и соляной кислоты желудком назначают антациды и ингибиторы протеаз. В тяжелых случаях при выраженной интоксикации назначают препараты для форсированного диуреза. В тех случаях, когда развивается панкреонекроз, прибегают к хирургической операции по удалению омертвевшего участка ПЖ. Неотъемлемой частью лечения является диета. Больным в первые три дня назначают голод, со вторых суток разрешено питьё. На третьи сутки разрешается употребление жидких каш, обезжиренного творога, 1-2 шт. бананов, нежирные сорта варёной рыбы. Запрещено употребление алкоголя, жирной и острой пищи. Всё что употребляет больной должно быть отварное или приготовлено на пару. Не рекомендуется употреблять овощи и фрукты.
Панкреатит способен развиваться не только у людей, часто злоупотребляющих алкоголем, возможно развитие его при однократном применении крепких напитков вместе с острой и жирной пищей в больших количествах.
Похожие статьи:
О заболеваниях → Симптомы и признаки панкреатита
Новости → В 2020 году изменятся льготы для инвалидов всех групп

 Боль, как правило, локализуется в левом подреберье и (или) в эпигастрии. Боль имеет интенсивный характер и может усиливаться при дыхании и изменении положения тела. Часто она может иметь опоясывающий характер (отдавать в спину). Многократная неукротимая рвота не приносит больному облегчения. Она связана с недостатком ферментов, необходимых для переваривания пищи. По этой же причине может развиваться диарея, и отсутствовать аппетит. Повышение температуры, как правило, развивается при формировании гнойного очага в тканях железы. В этом случае общая интоксикация нарастает. Интоксикация организма, вызванная выходом в кровь ферментов и продуктов распада тканей ПЖ, сказывается на работе всех органов. Диагностика острого панкреатита не представляет каких-либо трудностей, т.к. данное заболевание имеет ярко выраженную клиническую картину. В общей анализе мочи непосредственно сразу после развития заболевания можно обнаружить большое количество амилазы. В крови, кроме большого количества амилазы, обнаруживаются признаки развития воспалительного процесса: увеличивается СОЭ, отмечается лейкоцитоз. Также с диагностической целью проводят ультразвуковое исследование поджелудочной железы, с помощью которого можно выявить вовлечение в воспалительный процесс желчевыводящих путей. Для оценки тяжести процесса применяют компьютерную томографию.
Боль, как правило, локализуется в левом подреберье и (или) в эпигастрии. Боль имеет интенсивный характер и может усиливаться при дыхании и изменении положения тела. Часто она может иметь опоясывающий характер (отдавать в спину). Многократная неукротимая рвота не приносит больному облегчения. Она связана с недостатком ферментов, необходимых для переваривания пищи. По этой же причине может развиваться диарея, и отсутствовать аппетит. Повышение температуры, как правило, развивается при формировании гнойного очага в тканях железы. В этом случае общая интоксикация нарастает. Интоксикация организма, вызванная выходом в кровь ферментов и продуктов распада тканей ПЖ, сказывается на работе всех органов. Диагностика острого панкреатита не представляет каких-либо трудностей, т.к. данное заболевание имеет ярко выраженную клиническую картину. В общей анализе мочи непосредственно сразу после развития заболевания можно обнаружить большое количество амилазы. В крови, кроме большого количества амилазы, обнаруживаются признаки развития воспалительного процесса: увеличивается СОЭ, отмечается лейкоцитоз. Также с диагностической целью проводят ультразвуковое исследование поджелудочной железы, с помощью которого можно выявить вовлечение в воспалительный процесс желчевыводящих путей. Для оценки тяжести процесса применяют компьютерную томографию.